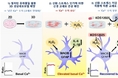
![합성 마이크로겔로 이식한 SA-FasL 단백질의 작용<br>
[미국 하버드의대 연구진, 2022년 5월 '사이언스 어드밴시스' 논문 캡처. 재판매 및 DB 금지]](http://www.hmj2k.com/data/photos/20220520/art_16527877558337_59812f.jpg)
1형 당뇨병은 인슐린을 생성하는 췌장의 베타세포가 자가면역 반응으로 파괴되는 병이다.
이렇게 베타세포가 손상되면 인슐린 부족으로 혈당치가 급격히 치솟아 치명적인 결과를 초래할 수 있다.
그래서 1형 당뇨병 환자는 매일 인슐린을 투여해야 한다.
베타세포, 알파세포(글루카곤 생성 세포) 등이 모여 있는 췌장의 랑게르한스섬을 이식하는 게 1형 당뇨병의 유력한 치료법이 될 수 있다.
하지만 이런 세포치료는 거부 반응이 심해, 설사 효과를 본다고 해도 평생 면역억제제에 의존해야 한다.
1형 당뇨병 환자에게 랑게르한스섬을 이식할 때 거부 반응을 피할 수 있는 획기적인 치료 전략이 개발됐다.
간단히 말하면 신종 생체적합 물질(biomaterial)을 랑게르한스섬과 섞어 함께 이식하는 것이다.
면역 억제 단백질이 포함된 이 물질의 작용으로 이식한 랑게르한스섬이 장기간 보존되는 것으 로 확인됐다.
미국 하버드의대의 최대 교육병원인 매사추세츠 제너럴 호스피털(MGH) 과학자들이 주도한 이 연구 결과는 13일(현지 시각) 저널 '사이언스 어드밴시스'(Science Advances)에 논문으로 게재됐다.
이 연구엔 미국 조지아 공대와 미주리대 과학자들도 참여했다.
연구팀은 1형 당뇨병이 생기게 조작한 비인간 영장류(non-human primate) 모델에 자체 개발한 생체적합 물질을 시험했다.
이 물질엔 '면역관용'(immune tolerance)을 촉진하는 신종 단백질 'SA-FasL'이 들어 있었다.
이 단백질은 미세한 합성 마이크로겔 구슬의 표면에 달라붙었다. 전달 과정의 안정성을 유지하기 위해서다.
과학자들은 생명공학 기술로 대망막(大網膜ㆍgreater omentum) 주머니(囊)를 만들어 랑게르한스섬과 생체적합 물질을 함께 이식했다.
대망막은 위(胃)와 다른 복부 장기를 연결하는 이중 주름의 복막(腹膜)을 말한다.
이 접근법의 거부반응 억제 효과를 확인하기 위해 면역억제제(라파마이신)는 3개월에 1회만 주입했다.
테스트 결과는 예상을 뛰어넘었다.
연구가 진행된 6개월 동안 면역억제제를 거의 쓰지 않았지만, 모든 동물에서 이식한 랑게르한스섬이 살아남았다.
또 당뇨병이 생기게 모델을 조작했는데도 예외 없이 혈당치가 잘 관리됐다.
하지만 마지막 단계에서 이식 조직을 제거하자 모든 동물 모델에 다시 당뇨병이 생겼다.
이 접근법을 쓰면 6개월 이상 효과를 유지할 수도 있다는 걸 시사한다고 연구팀은 말한다.
이번 연구에서 테스트한 대망막 이식이 상대적으로 장점이 많은 것으로 나타났다.
무엇보다 대망막은 중요한 기관이 아니어서 제거했을 때 합병증 위험이 적다고 한다.
특히 당뇨병 치료를 목적으로 줄기세포 유래 베타세포 등을 이식할 땐 대망막이 가장 적합하고 안전한 부위라고 연구팀은 강조했다.
영장류 모델을 선택한 것도 매우 적절했다는 평가가 나온다.
전임상 동물 모델로서 면역억제제 없이 장기간 면역조절이 가능하다는 걸 성공적으로 입증했다는 것이다.
실제로 이번 연구 결과는 1형 당뇨병 환자에게 적용될 가능성이 매우 크다.
하버드의대 연구진은 현재 환자를 대상으로 하는 임상 시험 계획을 검토 중이다.